【医師監修】ピロリ菌除菌後も胃がんリスク?定期的な胃カメラの重要性


東京ミッドタウンクリニック(東京・六本木) / イーク表参道
古川 真依子(専門分野:消化器内科・内科)
「ピロリ菌の除菌に成功したから、もう胃がんの心配はない」と思っている方へ。
実は、その認識は少し危険かもしれません。除菌治療は胃がん予防の非常に大きな一歩ですが、近年の大規模な研究により、除菌後であっても胃がんのリスクは完全にはゼロにならないという事実が明らかになっています。
そのカギを握るのが、長年の感染によって胃の粘膜に残された深い爪痕、萎縮性胃炎です。菌がいなくなっても、荒れてしまった胃の粘膜はすぐには元通りになるとは言い切れません。
この記事では、消化器内科医・古川真依子先生監修のもと、なぜ除菌後もリスクが残るのかという科学的根拠と、そのリスクを正しく管理し、将来の健康を守るために必要な定期的な胃カメラ検査の重要性について徹底解説します。
※本記事は、2019年3月12日公開「「ピロリ菌」とは?胃がんの原因になる「ピロリ菌」の感染原因と除菌方法」を更新したものです
ピロリ菌とは何か|感染と胃に及ぼす影響
ピロリ菌は、胃の中に生息する細菌です。感染は子供のころ、だいたい中学生くらいまでに成立し、そのほとんどは除菌しない限り胃の中に棲み続けます。ピロリ菌に感染すると胃の中に炎症が起きますが、感染した時点で自覚症状はありません。
ピロリ菌は、5〜10年という時間をかけて炎症を進行させ、胃の細胞を萎縮させて正常な働きを弱めることによって、少しずつ病気の発生要因を作っていきます。
感染から何らかの疾患を発症するまでの期間は人によって異なりますが、だいたい30~40代で慢性胃炎になって、胃潰瘍、十二指腸潰瘍、胃がんなどに進行していくという流れが一般的で、胃がんの9割以上はピロリ菌感染が原因です。
ピロリ菌感染がわかったら?除菌治療を行う意義と目的
検査でピロリ菌への感染が判明した場合、原則として除菌治療が推奨されます。前述の通り、ピロリ菌は長期間にわたって胃の粘膜を傷つけ、胃がんのリスクを高める要因となります。そのため、できるだけ早い段階で除菌を行い、胃の中で起きている炎症の進行をストップさせることが、将来の胃がん予防に効果的です。
除菌治療自体は、薬を服用して菌を退治するというシンプルなものです。治療によって菌がいなくなれば、胃粘膜への攻撃は止まり、新たな炎症の発生を防ぐことができます。 しかし、菌がいなくなれば、胃が完全に元の姿に戻るというわけではありません。除菌はあくまで進行を止めるための手段であり、それまでに蓄積されたダメージが即座に消えるわけではないのです。では、除菌後に残る問題とは何なのか。次章では、そのリスクの正体に迫ります。
なぜピロリ菌除菌後も胃がんリスクは消えないのか?鍵は「萎縮性胃炎」
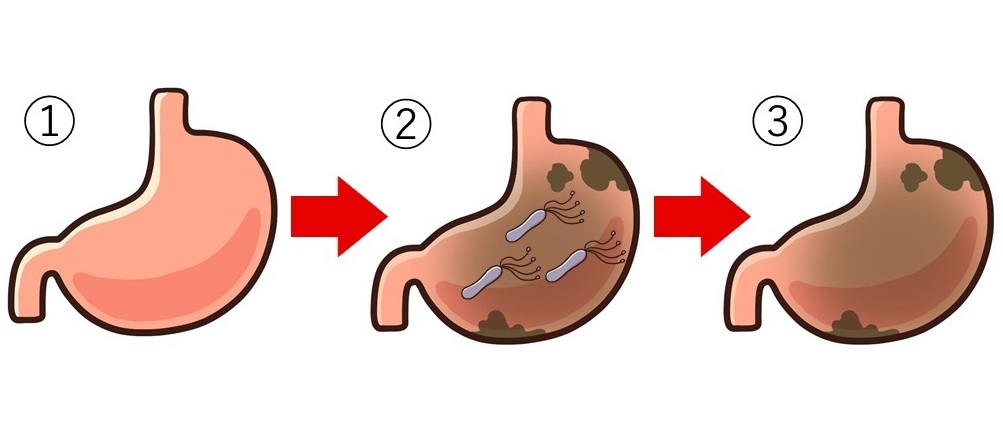
ピロリ菌の除菌治療に成功すると、胃の中にいた菌自体はいなくなりますが、胃が元の健康な状態に戻ったわけではありません。除菌後も胃がんのリスクが残り続ける最大の理由は、長年の感染によって胃の粘膜に刻まれた深いダメージである、萎縮性胃炎(いしゅくせいいえん)にあります。
ピロリ菌が胃を荒らすプロセス
ピロリ菌は、免疫機能が未熟な幼少期(中学生くらいまで)に胃の中に定着し、除菌をしない限り何十年もの間、胃の中に棲み続けます。厄介なのは、感染した時点ではほとんど自覚症状がないまま、水面下で胃を傷つけ続けているという点です。
ピロリ菌は5年から10年、あるいはそれ以上の長い時間をかけて胃の粘膜に炎症を起こし続けます。絶えず炎症にさらされた胃の粘膜は、次第に組織が壊され、薄く痩せ細ってしまいます。正常な胃の働きが弱まり、粘膜がペラペラになってしまったこの状態こそが萎縮性胃炎です。
一般的には、30~40代になる頃にはこの慢性胃炎(萎縮性胃炎)の状態になり、そこからさらに長い年月を経て、胃潰瘍や十二指腸潰瘍、そして胃がんへと進行していくケースが多く見られます。実際、胃がん発生の9割以上は、このピロリ菌感染による長年の炎症が根本的な原因となっています。
菌がいなくなっても長年蓄積されたダメージを考慮する
除菌治療によってピロリ菌がいなくなっても、一度荒らされてしまった胃の粘膜(萎縮)は、すぐに元通りの健康な状態に戻るわけではありません。
日本の研究データなどからも、ピロリ菌を除菌することで胃がんの発生リスクは確実に下がることがわかっています。しかし、元々ピロリ菌に感染していない人と比べると、除菌後の方の胃がんリスクは依然として高い状態にあります。
「菌がいない=がんにならない」ではなく、「菌はいなくなったが、長年のダメージ(萎縮)は残っている」という事実を考慮し、除菌後も油断せずに自分の胃と向き合う必要があります。
除菌後のリスク管理は「定期的な胃カメラ検査」が大切
では、残ってしまったリスクに対して、私たちはどう備えればよいのでしょうか。その唯一かつ最善の方法が、定期的な胃カメラ(内視鏡)検査を受けることです。
一般的なバリウム検査もありますが、除菌後の胃の状態を正確に把握し、わずかな変化を見逃さないためには、胃カメラによる直接観察が不可欠です。
胃カメラ検査をする理由
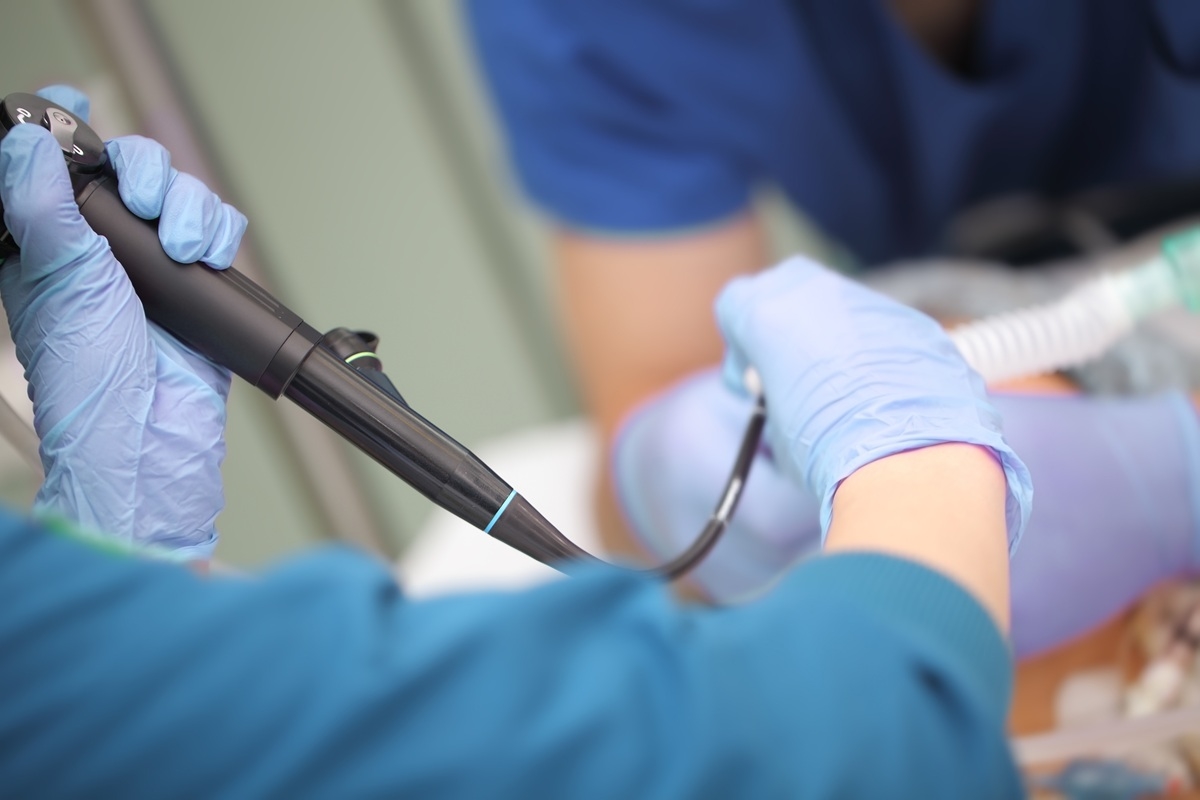
健康診断などで広く実施されているバリウム検査(胃部X線検査)は、胃の形や影を見て異常を判断する検査です。大きな凹凸などは発見できますが、粘膜の色調の変化やわずかな模様の違いまでは識別できません。
ピロリ菌除菌後の胃で特に注意すべきなのは、粘膜が薄くなる萎縮や、それに伴う微細な変化です。これらを正確に捉えるには、医師が直接、胃の内部を観察できる胃カメラ(内視鏡検査)が最も適しています。より正確な判定を行い、早期の異常を見逃さないためには、バリウムではなく胃カメラを選択するのが理想です。
「胃カメラは苦しい」というイメージがあるかもしれませんが、最近では鎮静剤を使って眠っている間に終わる検査や、鼻から通す細いカメラなど、苦痛を抑える選択肢も増えています。リスクを見逃さないためにも、ぜひご自身に合った楽な方法で検査を受けてください。
胃カメラ検査で医師が特にチェックするポイントについて
専門医が除菌後の方の胃を観察する際、がんの有無はもちろん、除菌後の胃には地図状発赤(ちずじょうほっせき)と呼ばれる特有の赤みや、細かな凹凸が現れることがあります。こうした背景にある胃粘膜の状態を丁寧にチェックしながら、がんが隠れていないかを慎重に観察しています。
結果が陰性であっても、胃カメラの所見で怪しいと感じる変化があれば、より詳細な検査を行うこともあります。専門医による定期的なチェックこそが、将来のリスクをより低いものにするでしょう。
ピロリ菌の感染原因と除菌治療の流れに関するQ&A

ここまでは、除菌後のリスク管理という話を中心にお伝えしてきました。しかし、診察室では「そもそも、なぜ自分は感染してしまったのか?」「治療は本当に薬を飲むだけでいいのか?」といった、根本的な疑問も多く寄せられます。
ここでは、ピロリ菌に関する素朴な疑問や、実際の除菌治療の流れについて、Q&A形式で解説しました。
Q.そもそもなぜピロリ菌に感染したのですか?
ピロリ菌の感染は、衛生環境や家庭内での接触が大きく関わっています。感染が成立するのは主に免疫機能が未熟な子供の頃(中学生くらいまで)で、大人になってから日常生活で新たに感染することは基本的にありません。
主な感染ルートは、昔の井戸水などの生水摂取や、ピロリ菌に感染している大人から子供への口移しなどがあります。そして、現在最も感染を疑うべききっかけとなるのは、家族歴です。もし自分の家族の中にピロリ菌感染者や、胃がんを患った方がいる場合は、ご自身も感染している可能性が高いため、注意が必要です。
Q.ピロリ菌の除菌治療は具体的に何をしますか?除菌の成功率は?

除菌治療は非常にシンプルで、抗生物質2種類と胃酸を抑える薬1種類、計3種類の薬を朝夕1日2回、7日間服用するだけです。1回目の治療(一次除菌)で約8割の方が除菌に成功します。1回目の治療の成功率は約8割ですが、仮に除菌しきれなくても、抗生物質の種類を変えて2回目の治療(二次除菌)を行えば、約9割の確率で除菌が成功します。
腸内細菌のバランスが崩れるので、下痢をする方もいますが、大きな副作用はありません。2007年からは、一次除菌で除菌しきれなかった場合の二次除菌治療にも保険適用が認められています。
Q.除菌後の再発や副作用の心配は?
衛生環境が整った現在の日本において、一度除菌に成功した後にピロリ菌に再感染する可能性はほぼありません。薬の副作用については、大きなものはほとんどありませんが、腸内細菌のバランスが一時的に変化することで、軟便や下痢、味覚異常などが起きる場合があります。
また、除菌後に胃が元気になることで、一時的に胃酸が逆流しやすくなり、胸やけを感じることもありますが、いずれも時間の経過とともに落ち着くことがほとんどです。
まとめ
胃がんによる死亡数は、治療技術の進歩によって減少傾向にありますが、新たに胃がんにかかる人の割合(罹患率)は依然として高い水準にあります。ピロリ菌の除菌は、この罹患率を下げるための非常に有効な手段です。
しかし、除菌はあくまで予防ですので、除菌後も残る萎縮性胃炎というリスクと上手く付き合う必要があります。本当の意味で胃がんを防ぐためには、定期的なチェックを心がけましょう。「除菌したから大丈夫」で終わらせず、年に1回の定期的な胃カメラ検査で、ご自身の胃の健康を守りましょう。
 この記事を監修した人
この記事を監修した人


古川 真依子 (ふるかわ まいこ) 医師
医学博士/日本内科学会 総合内科専門医
専門分野:消化器内科・内科
日本消化器病学会 消化器病専門医、日本消化器内視鏡学会 消化器内視鏡専門医・指導医、日本消化管学会 胃腸科専門医、日本ヘリコバクター学会 ピロリ菌感染症認定医、日本カプセル内視鏡学会 カプセル内視鏡認定医、健診ドック専門医、日本医師会認定産業医。 2003年東京女子医科大学卒業。東京女子医科大学附属青山病院消化器内科で医療錬士として関連病院等にて診療にあたり、2008年帰局後は助手として指導にも尽力。2013年より東京ミッドタウンクリニック勤務。胃がん・大腸がん・腫瘍など消化器系の疾患だけでなく、便秘や産後の痔など女性ならではの悩みにも詳しい。
 recommended
recommended
 カテゴリー
カテゴリー